Si hablamos de alimentación infantil en los primeros meses de vida, la lactancia materna proporciona de manera natural un alimento perfectamente adaptado a las necesidades de cada bebé. Influye de manera positiva, tanto en el ámbito biológico como en el emocional, en la salud de la madre y la del bebé. Salvo problemas muy específicos, todas las mujeres pueden dar el pecho y todas las leches son buenas. Si la lactancia es a demanda y el bebé se agarra bien, la madre produce la cantidad de leche necesaria.
La leche que la madre produce durante los primeros días de posparto se llama «calostro«. Es rica en inmunoglobulinas y tiene un color amarillento. Entre el tercer y quinto día llega la leche de transición hasta que, hacia los diez o quince días, se instaura la leche definitiva. Durante los seis primeros meses de vida el bebé puede tomar exclusivamente leche de la madre y, a partir de ahí, complementar la lactancia materna con la incorporación de otros alimentos.
La lactancia materna no es sólo un acto nutritivo sino que es una acción que representa mucho más; proporciona consuelo, ternura, afecto y comunicación entre el niño y la madre. Aún así, la mujer debe poder decidir el tipo de lactancia (natural o con leche adaptada) en función de sus circunstancias, y, en caso de que no se opte por la lactancia materna, debe rehuir, en todo momento, el sentimiento de culpa.
Alimentación infantil de 0 a 6 meses
La leche materna de forma exclusiva es el alimento recomendado para los 6 primeros meses de vida, y, posteriormente, complementada con la incorporación de nuevos alimentos. Es necesario que la madre que amamanta tome un suplemento con 200 microgramos de yodo al día, para prevenir que el niño sufra los trastornos por déficit de yodo.
En caso de que no sea posible el amamantamiento materno, se puede optar por una leche adaptada, complementada con la incorporación progresiva de nuevos alimentos a partir de los 6 meses.
El hecho de que la madre se reincorpore a su puesto de trabajo o bien el niño vaya a la escuela infantil no tiene que suponer el abandono de la lactancia materna. Es importante que la madre que quiera seguir dando el pecho pueda disponer del tiempo y de un espacio tranquilo donde hacerlo, ya sea en el puesto de trabajo, en la misma aula o en otro espacio en la escuela, con cuidado que eso se haga con el máximo respeto, tanto para los ritmos individuales propios como para los del grupo.
Si la madre no se puede desplazar a la escuela para dar el pecho al niño la leche materna se puede extraer en casa previamente, de forma manual o con la ayuda de un sacaleches, y el personal del centro la puede almacenar y administrar.
Alimentación infantil de 6 a 12 meses
La leche materna o, en caso de que no sea posible, la leche adaptada, cubre todas las necesidades nutricionales del niño hasta los 6 meses. A partir de esta edad la leche tiene que seguir siendo la principal fuente nutritiva durante el primer año de vida del niño, con la incorporación y complementación de otros alimentos necesarios que hay que introducir para garantizar una salud, un crecimiento y un desarrollo óptimos.
Es recomendable continuar con la lactancia materna a demanda hasta los 2 años de edad o más, o hasta que madre e hijo lo deseen, y poco a poco ir estructurando los horarios a fin de que el niño se adapte a las comidas familiares.
En el caso de niños alimentados con leche adaptada, a partir de los 6 meses de edad se recomienda ofrecerles unos 280-500 ml/día de leche, respetando la sensación de hambre y saciedad que manifiesten. Es recomendable (según el ritmo de dentición y el interés del niño por la comida) chafar los alimentos en lugar de triturarlos u ofrecerle algunos alimentos cortados a trocitos.
Hay que evitar, como mínimo hasta los 3 años de edad, los sólidos que pueden suponer un riesgo de atragantamiento, como por ejemplo los frutos secos enteros (se pueden ofrecer triturados), las palomitas, los granos de uva enteros, la zanahoria o la manzana entera o a trozos grandes, etc.
Las comidas para niños de 6 a 12 meses pueden incluir los alimentos siguientes:
- Hortalizas: zanahoria, cebolla, judía tierna, calabacín, calabaza, puerro, tomate, etc. Por su contenido en nitratos, se tiene que evitar incluir espinacas y acelgas antes de los 12 meses (y si se hace que no supongan más del 20% del contenido total del plato).
- Farináceos: arroz, pasta pequeña, pan, papillas de cereales sin azúcar, sémola de maíz, patata, legumbres bien cocidas, etc.
- 20-30 g de carne/día o bien 30-40 g/día de pescado blanco (magro) o azul (graso) sin espinas o bien 1 unidad de huevo pequeño/día. La carne debe ser preferentemente blanca (pollo, pavo, conejo). Los niños no tendrían que consumir carne procedente de animales cazados con munición de plomo. En lo que respecta al pescado decir que, por su contenido en mercurio, en niños menores de 3 años, se tiene que evitar el consumo de pez espada o emperador, cazón, tintorera y atún. Además, a causa de la presencia de cadmio, los niños deben evitar el consumo habitual de cabezas de gambas, langostinos y cigalas o el cuerpo de crustáceos parecidos al cangrejo.
- Frutas: plátano, pera, melocotón, manzana, mandarina, fresa, sandía, melón, etc.
- Aceite de oliva virgen extra.
Es recomendable que los niños compartan las comidas con la familia, y que disfruten de los mismos alimentos y preparaciones (con pequeñas adaptaciones según convenga).
En el caso de las frutas, verduras, hortalizas, legumbres, pasta, arroz, pan, etc., las cantidades que se ofrezcan deben adaptarse a la sensación de apetito que manifiesta el niño. En cambio, con respecto a los alimentos que configuran el segundo plato (carne, pescado y huevos), es importante limitar las cantidades a las necesidades nutricionales de los niños, ya que en nuestro entorno se consumen en exceso, y eso se asocia a un riesgo más elevado de desarrollar obesidad infantil.
Alimentación y nutrición infantil de 12 meses a 3 años
A partir del año se puede incorporar la leche entera de vaca, en caso de que el niño no tome leche materna.
Es recomendable ir diversificando las técnicas y preparaciones culinarias: el hervido, la plancha, el guisado, el estofado, el vapor, el asado, el horno, la fritura, etc.
También en las escuelas infantiles, en el caso de las frutas, verduras, hortalizas, legumbres, pasta, arroz, pan, etc., es necesario que las cantidades que se ofrezcan se adapten a la sensación de hambre que manifiesta el niño. En cambio, con respecto a los alimentos que configuran el segundo plato (carne, pescado y huevos), es importante limitar las cantidades a las necesidades nutricionales de los niños, ya que en nuestro entorno se consumen en exceso, y ello se asocia a un mayor riesgo de desarrollar obesidad infantil.
Recomendaciones y dudas frecuentes respecto a la alimentación infantil de 0 a 3 años
Lactancia
¿Los bebés cuya alimentación es de lactancia materna exclusiva tienen anemia ferropénica? La mayoría de bebés nacen con unos depósitos de hierro adecuados para cubrir sus necesidades durante los primeros seis meses de vida (aunque pueden estar más o menos llenos en función de prácticas como por ejemplo el pinzamiento del cordón umbilical en el momento idóneo).
Pasado este tiempo, a pesar de que la leche materna es pobre en hierro, este hierro se absorbe de forma muy eficiente (recordemos que la leche de vaca también es pobre en hierro, el cual es muy poco biodisponible) y se complementará con la incorporación de otros alimentos ricos en hierro.
Las recomendaciones de salud pública sobre lactancia materna tienen en cuenta todos los beneficios y riesgos de la práctica y, por lo tanto, la recomendación que mejores resultados en salud evidencia es la lactancia materna exclusiva y a demanda hasta los 6 meses, complementada con otros alimentos (ricos en hierro) a partir de esta edad y hasta los 2 años (o hasta que la madre y el hijo lo deseen). Hay que recordar que la suplementación con hierro de la madre no provoca variaciones en los niveles de hierro de la leche materna.
Si la madre da el pecho, ¿hace falta dar leche o yogur? Cuando la lactancia materna es todavía frecuente no es necesario ofrecer leche ni yogur, ya que la leche materna garantiza la aportación de calcio y proteínas (entre otros). Cuando la ingesta de leche materna se reduce mucho, debe garantizarse la aportación de alimentos ricos en calcio (leche, yogur, queso tierno, legumbres, almendras y otros frutos secos; en este caso, triturados o molidos para evitar el riesgo de atragantamiento).
En caso de que no se dé el pecho, ¿hay recomendaciones concretas sobre la forma de dar el biberón para que el bebé tenga que mamar y, por lo tanto, se garantice el respeto a la sensación de saciedad? Se recomienda utilizar los biberones que intentan reproducir el ritmo de eyección de leche del pecho.
Existen recomendaciones sobre cómo llevar a cabo la alimentación con biberón para que sea más fisiológica con aquellos bebés que también se alimentan de leche materna. En este caso, hablamos de lactancia mixta, pero los consejos podrían ser extrapolables y favorecer un mejor reconocimiento de la sensación de saciedad.
Además, se recomienda dar el biberón de la manera más parecida posible al pecho: hablando a los bebés, mirándolos, cambiando de brazo (también darlo con el brazo izquierdo, aunque a los adultos les cueste, para estimular ambos hemisferios cerebrales), y siempre respetando el ritmo de succión y las señales de saciedad del bebé. Los horarios y las cantidades son a demanda, igual que con el pecho.
Otro consejo que se puede dar es que vayan cambiando de marca, porque nutricionalmente no hay mucha diferencia y así se acostumbran a sabores distintos (igual que con la lactancia materna cambia el sabor de la leche según lo que haya comido la madre).
Alimentación complementaria
¿Cuántos días hay que dejar pasar después de incorporar un alimento y antes de ofrecer otro? A fin de poder observar posibles reacciones adversas, la guía de la ASPCAT indica esperar entre tres y cinco días, que es la recomendación del Pediatric Nutrition Handbook, sexta edición, de la Academia de Pediatría de Estados Unidos.
¿Cuándo se puede incorporar el huevo? ¿Hay que ofrecer primero la yema y después la clara? Actualmente, no existe ninguna justificación para atrasar la incorporación de un determinado alimento ni de partes de este alimento. A partir de los seis meses se pueden incorporar todos los alimentos, también los potencialmente alergénicos.
¿A qué edad se puede incorporar el bacalao? ¿No es mejor ofrecer primero el pescado blanco que el azul? Actualmente no existe ninguna justificación para atrasar la incorporación de un determinado alimento. A partir de los seis meses se puede incorporar cualquier tipo de pescado (el bacalao tiene que ser fresco, no salado).
¿Se pueden ofrecer cereales integrales a partir de los seis meses? Efectivamente, el pan, el arroz, la pasta, etc., si son integrales resultan más nutritivos y más saludables; por lo tanto, en el marco de una dieta saludable y variada, son preferibles.
¿Se pueden ofrecer seitán y alimentos a base de soja a partir de los seis meses? Efectivamente, a partir de los seis meses se puede ofrecer cualquier alimento, también los que contienen gluten (seitán) y las legumbres y derivados (soja).
En el caso de los bebés que a partir de las dieciséis semanas van a la escuela infantil, ¿cuál es la recomendación dietética a seguir? El hecho de que el bebé vaya a la escuela no tiene que comportar el abandono de la lactancia materna. La recomendación es siempre lactancia materna exclusiva hasta los seis meses, y a partir de entonces mantener la lactancia e incorporar, gradualmente, nuevos alimentos.
En caso de que la madre no pueda o no quiera ir a la escuela infantil para alimentar al bebé o bien dejar leche materna en la guardería para que las educadoras la administren con biberón, se pude optar por ofrecer leche de continuación u ofrecer alimentos diferentes de la leche (nunca antes de las diecisiete semanas). Esta última opción idealmente debería tener en cuenta el grado de desarrollo neuromotor del bebé (signos que indiquen que el bebé está preparado para recibir alimentos complementarios).
En los jardines de infancia, a la hora de introducir otros alimentos, ¿hay que eliminar una toma de leche o hay que combinar la leche y los nuevos alimentos? Durante el primer año de vida, la leche materna (o en caso de que no se pueda dar leche materna o no se quiera, la leche artificial) debe ser la principal fuente de calorías y nutrientes de la alimentación del bebé. En la escuela infantil debe garantizarse la aportación de leche, aunque la estructura de la comida vendrá determinada por la organización y las posibilidades de cada centro.
En el caso de los bebés de cuatro meses que no quieren biberones, ¿qué alternativa se recomienda? Durante el primer año de vida, la leche materna (o en caso de que no se pueda dar leche materna o no se quiera, la leche artificial) debe ser la principal fuente de calorías y nutrientes de la alimentación del bebé; por lo tanto, si el bebé no quiere beber leche con biberón, debe garantizarse la aportación a través de otros medios (cuchara, vaso…).
En los casos de madres que piden dar complementos (como papillas sin gluten) a partir de los cuatro meses, ¿qué se recomienda? Durante los seis primeros meses, la recomendación es dar leche materna exclusiva a demanda (o en caso de que no se pueda dar leche materna o no se quiera, la leche artificial, también exclusiva y también a demanda).
En caso de que la madre no pueda o no quiera mantener la lactancia materna exclusiva hasta los seis meses, que es la recomendación, se puede optar por ofrecer leche de continuación o bien se pueden ofrecer alimentos diferentes a la leche, sin que eso suponga un riesgo (pero también sin que aporte ninguna ventaja) a partir de las diecisiete semanas, nunca antes. Esta última opción, idealmente, debería tener en cuenta el grado de desarrollo neuromotor del bebé (signos que indiquen que el bebé está preparado para recibir alimentos complementarios).
¿Son necesarios los yogures adaptados con leche de continuación? Son totalmente innecesarios, ya que los bebés de menos de un año no necesitan consumir yogures. Además, a partir de los ocho o nueve meses pueden empezar a comer pequeñas cantidades (unas cuantas cucharadas) de yogur natural (sin azúcar). Debe recordarse, también, que los yogures adaptados con leche de continuación diseñados para los bebés a partir de seis meses llevan azúcares añadidos.
Las manzanas, ¿cuándo se pueden introducir? Rayadas, a láminas finas o en puré, a partir del sexto mes, como cualquier otro alimento. La manzana entera no debería ofrecerse hasta los 3 años, por el riesgo de atragantamiento.
Las setas, en la alimentación del bebé, ¿cuándo se pueden introducir? A partir de los seis meses, como el resto de alimentos.
¿Cuál es la recomendación de introducción de la sal? La población de nuestro entorno consume un exceso de sal (9,8 gramos/día en contraposición a los 5 gramos/día recomendados). Este problema también se da en los niños; por lo tanto, hay que moderar su utilización e intentar no superar los 5 gramos al día recomendados, teniendo en cuenta que cerca del 75% del sodio consumido proviene de los alimentos procesados, y no de la sal que añadimos a las preparaciones.
En los niños, así como para toda la familia, la recomendación es priorizar los alimentos frescos y mínimamente procesados, y reducir al máximo la utilización de sal (la cantidad máxima diaria entre alimentos y sal añadida equivale a una cucharadita de café). Además, esta debe ser yodada.
Texturas
¿Se ha detectado un posible incremento de las urgencias por atragantamiento de bebés al introducir alimentos sin triturar demasiado pronto? Los estudios demuestran que la denominada alimentación complementaria a demanda (baby-led weaning), según la cual el bebé coge los alimentos él mismo, no supone más atragantamientos que una alimentación con purés y triturados. Es necesario, eso sí, y en cualquier tipo de práctica, evitar los sólidos con riesgo de atragantamiento.
¿Cómo se puede pasar del pecho a los trocitos directamente a los 6 meses de edad? En la alimentación complementaria a demanda (baby-led weaning) se ofrecen alimentos blandos y bien cocidos, que el bebé es capaz de comer sin masticar o bien aplastándolos con las encías. A pesar de que la cantidad que ingiere es, a menudo, poca, la ingesta calórica y nutricional está garantizada por la leche.
¿Por qué se hace referencia a los 6 meses como fecha de introducción de los alimentos troceados o en puré? ¿Tiene que ver con la salida de la dentición? Hasta los 6 meses, se recomienda lactancia materna exclusiva. A partir de este momento, la mejor referencia para iniciar la alimentación complementaria es su interés y su desarrollo neuromotor.
Está preparado si se sienta (con ayuda, en el regazo, por ejemplo) y aguanta la cabeza con firmeza, coordina mirada, manos y boca para mirar el alimento, cogerlo y ponérselo en la boca, y puede tragar alimentos sólidos (ya no tiene reflejo de extrusión). En la mayoría de bebés, estos logros no se suelen producir mucho antes de los 6 meses. En cambio, hay bebés más mayores que no están preparados para aceptar nuevos alimentos hasta los 8 meses.
¿Por qué se introducen los alimentos sólidos con riesgo de atragantamiento más adelante? Algunas fuentes citan los 3-4 años como fecha recomendada para incorporar alimentos sólidos que suponen un riesgo de atragantamiento, mientras que otras no lo recomiendan hasta los 5 años. La razón es que hasta estas edades el proceso de masticación todavía no puede garantizar que se evite la aspiración pulmonar de determinados alimentos que por su forma y consistencia pueden salir disparados hacia la vía respiratoria.
Alimentaciones no tradicionales
¿Qué cantidad de vitamina B12 deben tomar las mujeres embarazadas, las mujeres lactantes y los niños que siguen una dieta vegetariana? Las personas vegetarianas (tanto las ovolactovegetarianas como las veganas) deben tomar suplementos de vitamina B12 (en forma de cianocobalamina). También las gestantes vegetarianas y las mujeres vegetarianas que amamantan. Las dosis recomendadas en adultos son las siguientes:
- un suplemento diario de 25 mcg-100 mcg (si es en forma de pastilla, se debe masticar).
- un suplemento semanal de 2.000 mcg (en este caso, se puede tragar sin masticar) o dos suplementos de 1.000 mcg dos veces por semana.
Las dosis para niños se detallan en la tabla siguiente:
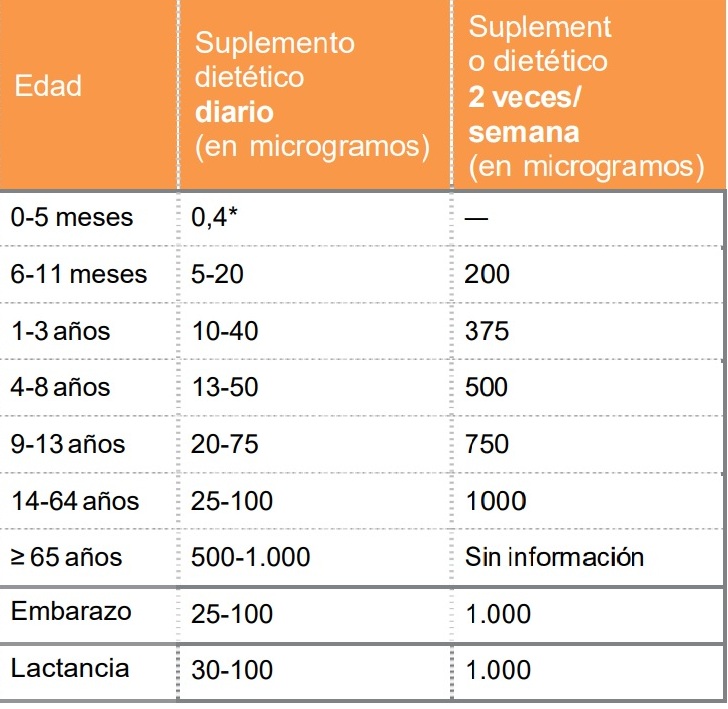
Tabla extraída del libro Más vegetales, menos animales (Basulto J. Cáceres J. De bolsillo, 2016). Adaptado de: Norris J, 2014 y Mangels y Messina, 2001. *No aplicable a bebés que toman leche de fórmula (que ya lleva vitamina B12) o a lactantes de madres que se suplementan con vitamina B12.
¿Qué recomendaciones pueden seguir las madres vegetarianas? La dieta vegetariana en el embarazo es segura y puede ser apropiada. Como a cualquier embarazada, hay que ofrecer un consejo alimentario saludable, que garantice una aportación calórica adecuada y asegure la suplementación de la vitamina B12. La suplementación con hierro y vitamina D debe ser individualizada, y la de yodo y ácido fólico es universal para todas las embarazadas.
¿Determinados niños inmigrantes que toman muchos cereales integrales pueden tener dificultades para garantizar le absorción de vitaminas y minerales? La ingesta recomendada de fibra en niños de 1 a 3 años es de 19 gramos al día, y en niños de 4 a 9 años, de 25 gramos al día. Según el estudio Anibes, que dispone de datos de niños a partir de 9 años, los niños de 9 a 12 años consumen 11,9 gramos de fibra al día.
Es de suponer, por lo tanto, que cuanto más pequeños sean los niños, menos cantidad de fibra consumirán. Así pues, es posible que los niños de otras culturas o que siguen dietas alternativas (vegetarianas, por ejemplo), se acerquen más a las recomendaciones de ingesta de fibra que los que no toman integrales o toman pocos. Además, según el Instituto de Medicina de Estados Unidos, la ingesta elevada de fibra, en el marco de una dieta saludable, no produce ningún efecto negativo en personas sanas.
Recomendaciones dieteticonutricionales
¿Es más recomendable la leche de cabra o de burra que la de vaca para lactantes? De acuerdo con el Comité de Lactancia Materna de la Asociación Española de Pediatría, la leche de fórmula adaptada para lactantes, tanto si es de cabra como de vaca, no presenta grandes diferencias, ya que, si se comercializa en el estado español, es que esta leche cumple los requisitos mínimos legales en cuanto a comercialización de sucedáneos de leche materna. Es decir, la leche de cabra adaptada para lactantes no ofrece ventajas significativas respecto a la de vaca.
¿Es recomendable plantearse el consumo de leche sin lactosa en niños? La intolerancia a la lactosa es un trastorno muy poco frecuente en niños pequeños. Se trata de una enfermedad genética excepcionalmente extraña, o bien es transitoria y secundaria de episodios intestinales como una gastroenteritis.
En el caso de que el niño presente síntomas tales como dolor de barriga, sensación de hinchazón, gases o diarrea después de consumir productos lácteos, es necesario que el equipo de pediatría valore el caso individualmente y si se considera oportuno se puede hacer una prueba diagnóstica de gases (determinación de hidrógeno en aire aspirado después de una sobrecarga con lactosa). En caso de que sea positiva, hay que valorar el grado de afectación, ya que la mayoría de las veces se toleran cantidades de lactosa en dosis única de unos 12 gramos (lo que equivale a un vaso de leche) y cantidades mayores si se consumen en varias dosis.
En cualquier caso, no es imprescindible que las personas con intolerancia a la lactosa recurran a alimentos especiales, como por ejemplo la leche sin lactosa. Por lo tanto, en caso de no sufrir este trastorno, el consumo de leche sin lactosa está incluso menos justificado.
¿Es adecuada la tendencia a ofrecer bebidas (“leches”) de avena, arroz o soja para los niños? A partir del año, la leche de vaca es un alimento nutricionalmente bueno y que la gran mayoría de niños pueden tomar sin ningún problema. En los pocos casos en que un niño no puede beber leche de vaca, o en caso de que no quiera tomar por otros motivos (religiosos, éticos…) se puede optar por ofrecer una bebida vegetal, con la finalidad de contribuir a cubrir los requerimientos de calcio, fundamentalmente.
Las bebidas de arroz no son recomendables para niños de menos de 6 años por la presencia de arsénico. Las otras bebidas vegetales presentan composiciones nutricionales distintas. En general, las que provienen de cereales (avena, arroz) y frutos secos (almendras) son más pobres en proteínas que las que son de origen animal (vaca, por ejemplo) o las que provienen de legumbres (soja) y, como han estado muy tratadas, acaban teniendo un porcentaje de hidratos de carbono simples (azúcares) muy elevado. Además, pueden llevar azúcares añadidos. Por otro lado, a no ser que estén enriquecidas con calcio, el contenido en este mineral es prácticamente nulo.
Por lo tanto, en caso de no querer o no poder consumir leche de vaca, se recomienda optar por una bebida de soja, sin azúcar añadido y enriquecida con calcio. Para bebés con alergia a la proteína de la leche de vaca, la única opción son fórmulas extensamente hidrolizadas o bien fórmulas de soja. El consumo de bebidas de soja en niños de cualquier edad no perjudica el crecimiento ni el desarrollo de los niños, ni la salud ósea, metabólica, reproductiva, endocrina, inmunitaria ni neurológica.
¿Qué se recomienda que desayune un bebé de 12 meses? Un bebé de 12 meses puede comer un amplio abanico de alimentos saludables. No hay alimentos especiales para el desayuno, pero tradicionalmente el desayuno tiene una estructura y composición determinadas. Teniendo en cuenta esto, y para que sea saludable, el desayuno suele incluir:
- Pan o tostadas (preferentemente integrales), copos de avena, copos de maíz…
- fruta fresca (entera o a trocitos)
- leche, yogur o queso tierno
- otros alimentos de acompañamiento: aceite de oliva virgen extra, aguacate, frutos secos en crema o molidos…
Estos alimentos se pueden tomar a primera hora, en casa, o bien fraccionarlos en dos tomas (en casa y en la escuela). Deben evitarse la bollería, las galletas, los cereales de desayuno azucarados, los zumos de fruta, los lácteos azucarados, los embutidos, etc.
Los 15 gramos de proteína recomendada, ¿son por comida o por día? Las ingestas diarias recomendadas de proteína para bebés de 0 a 6 meses son de 9,1 gramos/día y para bebés de 7-12 meses, de 11 gramos/día. A fin de no sobrepasar estas cantidades, se propone limitar la cantidad de alimentos proteicos, de modo que de los 6 a los 12 meses se recomienda un máximo de 20-30 gramos/día de carne o bien 30-40 gramos/día de pescado o bien 1 unidad pequeña/día de huevo. A partir del año, se recomienda un máximo de 40-50 gramos/día de carne, 60-70 gramos/día de pescado o bien 1 unidad mediana-grande/día de huevo.
¿A qué edad se recomienda empezar a ofrecer cena? Durante el primer año de vida, la leche materna (o en caso de que no se pueda o quiera dar, la leche artificial) debe ser la principal fuente de calorías y nutrientes de la alimentación del bebé. Poco a poco, a partir del momento en el que el bebé empieza a comer otros alimentos además de la leche, y en función de la organización familiar, se recomienda que el bebé se incorpore a las comidas familiares.
Compartir las comidas familiares, más que una recomendación nutricional, es una buena oportunidad para transmitir valores y hábitos. Valorando la edad y la capacidad de los bebés, también es un espacio idóneo para darles pequeñas responsabilidades en la medida de sus posibilidades. Mostrar una actitud respetuosa y amorosa hacia los niños y entre los adultos es fundamental para hacer de la comida un momento relajado y agradable, a la vez que facilita la ingesta y la aceptación de los alimentos.
Para los lactantes de 4 a 12 meses, ¿no sería mejor darles, de postre, un vaso de leche en vez de fruta? ¿Hay que incorporar la leche en todas las comidas de los lactantes? Durante el primer año de vida, la leche materna (o en caso de que no se pueda o quiera dar, la leche artificial) debe ser la principal fuente de calorías y nutrientes de la alimentación del bebé. La lactancia a demanda asegura, en la mayoría de casos, esta necesidad nutritiva.
Cuando la lactancia no es a demanda, igualmente hay que garantizar una aportación suficiente de leche, que puede ser antes de las comidas (para garantizar la ingesta) o bien entre comidas. De postre, es recomendable ofrecer fruta fresca, por el perfil nutricional que tiene, y también para crear y establecer el hábito de comer fruta. Además, el contenido en vitamina C de las frutas aumenta la absorción de hierro no hemo de los alimentos.
En relación con el calcio, ¿se absorbe igual tanto si el tipo de leche es entera como semidesnatada o desnatada? El contenido en calcio de la leche entera, semidesnatada y desnatada es el mismo. Aun así, la biodisponibilidad del calcio depende de varios factores, como por ejemplo la presencia de vitamina D, lactosa y otros componentes como los fosfopéptidos de caseína.
Es posible que la absorción de calcio en una leche desnatada no enriquecida con vitamina D sea más baja. Sin embargo, eso no significa que no se puedan cubrir las necesidades nutritivas de calcio (que se pueden cubrir hasta sin consumir lácteos). En cualquier caso, para la salud ósea, además del calcio, son importantes muchos otros factores, como la práctica de actividad física, la síntesis de la vitamina D a partir de la luz solar, evitar el exceso de ingesta proteica, etc.
¿La leche de tipo 3 (de crecimiento) es igual que la semidesnatada? No, las leches de tipo 3 (de crecimiento) están enriquecidas con varios nutrientes, y a veces son más calóricas; por lo tanto no son necesarias, en algunos casos ni tan siquiera recomendables y, además, son más caras.
¿Es recomendable cambiar algunas comidas de carne, pescado o huevo por legumbres? Sí, totalmente recomendable. La ingesta de proteína animal, sobre todo a partir de carne, es excesiva en nuestro entorno, y sustituirla por legumbres es una opción muy recomendable desde varias perspectivas.
En relación con los alimentos no recomendados (galletas, derivados lácteos distintos de los yogures, etc.), ¿entran las papillas en este grupo? Sí, ya que la gran mayoría llevan azúcar añadido. Si no llevan, el proceso de dextrinación o hidrolización al cual se han sometido convierten los hidratos de carbono complejos en simples (azúcar, mayoritariamente). Los niños no necesitan alimentos “especiales” o “especialmente diseñados para ellos”. La alimentación saludable de la familia, con pequeñas adaptaciones cuando convenga, es lo más recomendable.
En relación con los problemas de fermentación de la fruta, ¿cuándo se recomienda darla: al principio o al final de las comidas? La fruta fermenta en el intestino grueso, que es donde hay bacterias capaces de fermentar la fibra de la fruta y de muchos otros alimentos de origen vegetal que contienen fibra. Los alimentos tardan entre seis y diez horas en llegar al colon, después de pasar por el estómago, donde se mezclan con el ácido clorhídrico y pasan por el intestino delgado antes de llegar al intestino grueso, de modo que no tiene ninguna importancia el orden en que se ingieran en una comida.
Este tipo de mitos alimentarios conllevan el peligro de acabar desplazando el consumo de fruta del sitio en el que clásicamente se ha tomado en la dieta mediterránea, que es en el postre. En realidad, pues, no importa el momento en que se tome, mientras se tome entera (no en forma de zumo) y se coma un mínimo de tres raciones por día
¿Hay una cantidad máxima recomendada diaria de ingesta de proteína de soja? No están establecidas unas cantidades máximas diarias de proteína de soja. Sin embargo, existen estudios (Safety of soya-based infant formulas in children o Use of soy proteinbased formulas in infant feeding) que demuestran que la ingesta de fórmulas a base de soja en bebés es completamente segura.
¿Las legumbres y los cereales (por ejemplo, lentejas con arroz) deben comerse juntas en la misma comida? No, la complementación proteica para compensar el déficit de determinados aminoácidos de las proteínas vegetales se puede hacer a lo largo del día. Además, en nuestro entorno, en el que las proteínas se consumen en exceso y, sobre todo, procedentes de alimentos de origen animal, no es necesaria la complementación proteica de fuentes vegetales.
¿Los palitos de pan son aconsejables? Los palitos de pan, además de llevar los mismos ingredientes que el pan (harina, agua, levadura…), suelen llevar grasas añadidas y más sal, por lo tanto, no son exactamente lo mismo que el pan. Hay que garantizar que las grasas utilizadas sean de oliva o, si no, de girasol alto oleico, y que no sean muy salados.
¿En las escuelas se ofrece habitualmente pan integral? Habitualmente no, pero sí hay centros que lo ofrecen para que el niño pueda elegir. También hay centros que ofrecen pan integral algún día por semana.
¿No hay que tener en cuenta las calorías por comida que tiene que comer el niño? No, los niños tienen necesidades energéticas y nutritivas distintas entre ellos, y por lo tanto, es imposible saber con exactitud cuántas calorías requiere su organismo. La mejor manera de ofrecerle la cantidad de alimento que se ajuste a las necesidades que tiene es respetar su sensación de hambre y saciedad.
Carne, verdura, cereales… ¿cuál es el sistema de autorregulación de los niños en cuanto al tipo de alimento? La responsabilidad de los adultos es decidir qué se ofrece a los niños, dónde y cuándo, y los niños deben poder elegir qué cantidad se adecua a su sensación de hambre. Así pues, la oferta alimentaria de los adultos se debe hacer sobre la base de una alimentación saludable (frutas, verduras, legumbres, farináceos, frutos secos… y en menos proporción, carnes, pescados y huevos).
Puede resultar una buena práctica permitir a los niños comer más cantidad de farináceos, fruta y verdura fresca, legumbres, etc., y limitar una cantidad determinada, más moderada, para el segundo plato (especialmente, en el caso de las carnes).
¿Qué se opina de los alimentos biológicos o ecológicos? La posible incorporación de alimentos ecológicos o biológicos, siempre y cuando sean de temporada, locales y de proximidad, se puede considerar un valor añadido, y destacan sus ventajas en relación con la protección del medio ambiente, el bienestar animal y los aspectos sensoriales (aroma, gusto, etc.). Tanto los alimentos procedentes de la agricultura ecológica como los de la agricultura convencional son seguros y nutritivos.
¿Qué se opina de los lácteos enriquecidos con yodo? ¿La leche ecológica tiene más o menos yodo que la normal? La leche y los derivados lácteos son una fuente de yodo porque los piensos que comen las vacas están enriquecidos con este mineral; en cambio, en la leche ecológica, la presencia de este mineral es mucho más escasa.
Leche y mucosidad: ¿hay algún tipo de relación? No, los estudios realizados demuestran que esta relación no existe.
¿El exceso de leche puede interferir con la absorción del hierro? La presencia conjunta de hierro y de calcio dificulta la absorción de los dos minerales. Por eso, se recomienda no consumir alimentos ricos en hierro en la misma comida que los alimentos ricos en calcio (por ejemplo, legumbres y yogur). Por lo tanto, más que el exceso de leche o derivados lácteos, el problema sería si estos se consumen en la misma comida que otros alimentos ricos en hierro.
¿Las legumbres pequeñas (lentejas pardinas, garbanzos pequeños…) son de digestión más fácil? Lo que determina una más fácil digestión de las legumbres es la adaptación gradual al consumo, la escasa presencia de fibra (por ejemplo, en variedades como las lentejas rojas), o técnicas culinarias como el colado, y sobre todo asegurar un buen grado de cocción.
¿Qué se puede hacer si un niño en el servicio de comedor pide repetir determinados alimentos como, por ejemplo, carne, que consumimos en exceso? Puede resultar una buena práctica permitir que los niños puedan repetir del primer plato y de la fruta y la verdura fresca, mientras se limite a una cantidad determinada, más moderada, para el segundo plato, especialmente en el caso de las carnes. Siempre es preferible servir poca cantidad de comida y dar la opción de repetir. Esta es también una buena estrategia para reducir el despilfarro alimentario.
Seguridad alimentaria
¿Los adultos también acumulan mercurio? ¿Se puede consumir pescado azul durante el período de lactancia? Los adultos también acumulan mercurio, pero las recomendaciones de consumo de alimentos con contenido en mercurio (grandes pescados azules predadores) solo están establecidas para grupos de riesgo (niños, embarazadas y lactantes). Por eso, la Agencia Española de Consumo, Seguridad Alimentaria y Nutrición, ha emitido las recomendaciones siguientes:
- Mujeres embarazadas o que lo puedan estar o en período de lactancia. Evitar su consumo.
- Niños menores de 3 años. Evitar su consumo.
- Niños de 3 a 12 años. Limitar su consumo a 50 gramos por semana o a 100 gramos cada dos semanas (no se debe consumir ningún otro pescado de esta categoría durante la misma semana).
En relación con el consumo de pescado azul, ¿se incluye el salmón en la recomendación de limitación de consumo de este pescado por el contenido de mercurio? No, el salmón no está en la lista de pescados con contenido en mercurio más elevado (como por ejemplo el emperador o pez espada, el cazón, la tintorera o el atún).
Si una madre da el pecho, ¿puede comer acelgas o espinacas? Sí, puede comer. La limitación en relación con las espinacas y las acelgas por presencia de nitratos solo hace referencia a bebés y niños pequeños. (Véase lo que indica la AECOSAN) Concretamente, la Agencia Española de Seguridad Alimentaria y Nutrición (AECOSAN) establece las siguientes recomendaciones de consumo, con el objetivo de disminuir la exposición a nitratos en las poblaciones sensibles (bebé y niños de poca edad):
- Se recomienda, por precaución, no incluir las espinacas ni las acelgas en los purés antes del primer año de vida. En caso de incluir estas verduras antes del año, hay que procurar que el contenido de espinacas o acelgas no supere el 20 % del contenido total del puré.
- No hay que dar más de una ración de espinacas o acelgas al día a niños de entre 1 y 3 años.
- No hay que dar espinacas o acelgas a niños que presenten infecciones bacterianas gastrointestinales.
- No hay que mantener a temperatura ambiente las verduras cocinadas (enteras o en puré). Deben conservarse en el frigorífico si se consumen el mismo día; de lo contrario, congélelas.
¿Los adultos también deben evitar el marisco por el cadmio? ¿En qué pescados se concentra más cadmio? La limitación en relación con el marisco por presencia de cadmio hace referencia a toda la población, mujeres y hombres, adultos y niños, embarazadas y lactantes. Concretamente, la Agencia Española de Seguridad Alimentaria y Nutrición (AECOSAN) recomienda que se limite, en la medida de lo posible, el consumo de carne oscura de los crustáceos, localizada en la cabeza, con el objetivo de reducir la exposición al cadmio
¿Deben prepararse los biberones con agua embotellada? ¿Y los primeros purés y alimentos que se cocinan para el bebé? La Asociación Española de Pediatría indica que no es imprescindible preparar los biberones con agua embotellada si el agua del grifo es potable y apta para el consumo humano. En concreto indica que para diluir los preparados en polvo puede utilizarse agua del grifo si donde se vive hay un buen control sanitario del agua para el consumo humano. Indica también que pueden utilizarse aguas envasadas con un bajo contenido en sales minerales (aptas para la alimentación infantil). Por lo tanto, al iniciar la alimentación complementaria, tampoco habría que utilizar agua embotellada.
Se muestra preocupación por los residuos de la leche de vaca (antibióticos…), ¿qué hay de cierto? En nuestro país se controla la producción, comercialización y aplicación de los medicamentos de uso veterinario en animales productores de alimentos, tanto en las granjas como en los mataderos. Asimismo, se vigilan y controlan los residuos de medicamentos veterinarios y otras sustancias con acción farmacológica en animales y sus productos; se vela para que se haga un uso adecuado y se evite su posible uso fraudulento.
¿Los niños también pueden comer pescados como el panga y la perca? Las partidas de productos de origen animal procedentes de terceros países, incluidos los productos pesqueros, deben entrar en la Unión Europea por un punto de inspección fronteriza (PIF) autorizado, que depende de la Subdirección General de Sanidad Exterior.
En España, las competencias de los servicios de sanidad exterior son exclusivas del Estado y corresponden al Ministerio de Sanidad, Política Social e Igualdad. En el PIF, las partidas son sometidas a un control sanitario conforme con lo que establece la Directiva 97/78/CCE. Si durante los controles se detecta una partida que no cumple la legislación comunitaria, la partida se destruye o se retorna.
De todos modos, desde la óptica de la sostenibilidad ambiental y la dinamización del desarrollo económico del territorio, es recomendable consumir alimentos de proximidad. En relación con el consumo de pescado, es aconsejable variar el tipo de especies.
¿Cuánto tiempo se puede mantener leche materna en la nevera? ¿Y en el congelador? Si está refrigerada entre 0 y 4 ºC se conserva durante unos 3 días. Si está congelada en un congelador combi, hasta tres o cuatro meses.
Otras preguntas
¿Cuál es la recomendación sobre la suplementación con vitamina D? El Comité de Nutrición de la Asociación Española de Pediatría propone la aportación de 400 U/día en el bebé menor de un año y de 600 U/día a partir de esta edad. La Academia de Pediatría de Estados Unidos, el Grupo de Trabajo de Prevención en la Infancia y la Adolescencia de la Asociación Española de Pediatría de Atención Primaria y el Comité de Lactancia Materna de la Asociación Española de Pediatría subscriben estas recomendaciones:
- Suplementación con esta cantidad (400 U/día) en casos de especial riesgo, incluidos los lactantes (< 12 meses) alimentados al pecho y con fórmula enriquecida cuando su consumo no alcanza 1 litro diario o la cantidad que según el contenido en vitamina D supla las 400 U mencionadas.
- Además, también suplementación después del año hasta la adolescencia, cuando la ingesta de productos lácteos y alimentos suplementados es insuficiente para cubrir los 600 U/día. Es interesante esta reflexión: Respecto a la vitamina D, últimamente se han expresado opiniones y propuestas distintas dentro de la comunidad pediátrica sobre la suplementación. La controversia se puede explicar por varios motivos: fundamentalmente por la falta de un marcador bioquímico y de unos criterios universales que permitan definir un estado óptimo de vitamina D y de la deficiencia o la insuficiencia en la infancia. Además, porque hay variables externas que condicionan este estado y pueden resultar difíciles de evaluar, como por ejemplo la síntesis endógena dependiente de la exposición a la luz solar y el consumo de alimentos enriquecidos con vitamina D, la comercialización de los cuales ha ido aumentando en los últimos años.
¿Es necesario un suplemento de yodo para las mujeres que están amamantando? Aunque no hay un consenso unánime, se recomienda que la mujer que amamanta tome un suplemento de yodo de 200 mcg/día.
Ciertos estudios indican que la crisis ha influido e influye en el exceso de peso infantil, ¿es realmente así? Efectivamente, la crisis económica afecta a la alimentación, y mucho más en los entornos socioeconómicos deprimidos, donde se ha detectado que el sobrepeso y la obesidad son más elevados.
En el caso de bebés prematuros, ¿hay que corregir la edad a la hora de introducir las leches infantiles? Sí que se recomienda tener en cuenta la edad corregida a la hora de irlas introduciendo, así como a la hora de elegir el momento de inicio de la introducción de la alimentación complementaria (siempre y cuando se garanticen las necesidades nutritivas), especialmente en aquellos bebés que han sido prematuros extremos (nacidos entre las 28 y las 32 semanas de gestación). Si el bebé tiene un desarrollo psicomotor correspondiente a la edad cronológica, entonces no sería necesario. Aun así, puesto que el paso de la leche adaptada 1 a la 2 tampoco es imperativo, atrasarlo sobre la base de la edad corregida puede ser una buena opción.
Fuente: Recomendaciones para la alimentación en la primera infancia (de 0 a 3 años)

