En torno a enero y febrero es cuando nos preocupamos de cómo paliar los efectos de la gripe, que en determinados casos son muy graves, pero es en octubre y noviembre cuando podemos poner los mecanismos necesarios para evitar ese contagio. Y hoy por hoy, y pese a lo que digan los llamados antivacunas, la herramienta de salud pública que está científicamente demostrada y avalada es precisamente la vacunación.
.
En este tiempo de otoño las comunidades autónomas ponen en marcha sus correspondientes campañas. Es una medida importante para proteger la salud, y en algunos casos hasta la vida, de los colectivos más vulnerables al virus de la influenza.

¿Es gripe o resfriado?
Normalmente el resfriado está muy localizado en lo que es la zona de la nariz, hay congestión nasal, lagrimeo, estornudos, tos, dolor de garganta, puede haber dolor de cabeza. Lo que caracteriza al resfriado son los mocos, así como la voz gangosa que se nos pone y el estar constantemente con el pañuelo.
Los síntomas de la gripe son fiebre alta ―a partir de 38º― acompañada de un dolor muscular muy grande que parece que se cala en los huesos, como si nos hubiesen apaleado ―de ahí viene el que a la gripe se la llame trancazo, que viene de que te den con una tranca (con un palo) ―. Además puede ir acompañada de dolor de garganta, se puede tener tos, también congestión y dolor de cabeza intenso.
En cuanto a la duración del resfriado, éste suele durar menos ―a no ser que la cosa se prolongue porque no le hagamos caso y no nos cuidemos―. Con la gripe pueden pasar hasta quince días hasta que se cura por completo, una semana con medicinas y una semana sin medicinas.
Síntomas de la gripe
―Fiebre elevada, 38-40º
―Dolor muscular intenso.
―Dolor de cabeza intenso.
―Congestión nasal en ocasiones.
―Dolor de garganta en ocasiones.
―Tos en ocasiones.
Síntomas del resfriado común
―Fiebre ausente o baja.
―Dolor ausente o leve.
―Dolor de cabeza en ocasiones.
―Congestión nasal sí.
―Dolor de garganta frecuente.
―Tos frecuente.

Combatir el catarro o resfriado común
¿Es el frío el responsable de pillar un resfriado?
Estrictamente no, porque por ejemplo en la Antártida o en las bases que hay en los Polos no hay resfriados. Allí se puede morir por congelación pero no por pillar un resfriado. Y en ocasiones vamos a esquiar y pasamos mucho frío y en cambio no nos resfriamos.

El resfriado es una enfermedad infecciosa provocada básicamente por virus. Hay diferentes tipos de virus, el más típico es el rinovirus ―rino quiere decir nariz, y por tanto se trata de un virus que infecta las células de la nariz, de la garganta y de las vías aéreas superiores―. No es el frío el causante del resfriado común sino el virus.
En realidad lo que ocurre es que el frío ayuda a los virus a hacer su trabajo, que es infectarnos. Cada vez que respiramos a nuestros pulmones entra un montón de polvo, de partículas contaminantes, de polen que haya en el aire y de virus y bacterias.
Eso ocurre cada vez que respiramos ―y lo hacemos muchas veces al día―, estamos inhalando un montón de virus que quieren llegar a nuestros pulmones para infectarnos. Para defendernos de esto tenemos el sistema inmunitario, entre otras cosas. Sobre todo tenemos una capa de mocos forrando la tráquea, de manera que se quedan pegados. Los mocos sirven fundamentalmente para que se queden pegados los microbios y no alcancen el pulmón.
Esos mocos van subiendo lentamente por la tráquea y antes de llegar a la garganta ya bajan para el estómago. Y van subiendo porque las células que forran la pared de la tráquea tienen como una especie de pelos que se van moviendo rítmicamente y van empujando a los mocos hacia arriba.
¿Qué ocurre cuando hace frío? Pues que este movimiento lo hacen mucho más lentamente. La cosa se queda parada y los virus y los microbios que estaban ahí disponen de mucho más tiempo para alcanzar la superficie de la célula e infectarla. De manera que el frío lo que hace es darles más tiempo a los microorganismos que entran para infectarnos, pero el responsable final es el virus.

¿Cómo nos puede ayudar la alimentación a combatir el resfriado?
Los resfriados principalmente se combaten con un buen sistema inmunológico. Tener unas buenas defensas es lo mejor para el resfriado. De entrada es importante una dieta equilibrada porque no hay un solo alimento, es la suma de muchos ingredientes que hace que este sistema inmunológico esté potente.
Es importante el desayuno ―no dejar por ejemplo que los niños se vayan a la escuela sin desayunar―. Cuando nos levantamos por la mañana después de estar muchas horas durmiendo tenemos muy poca reserva, y a nuestro organismo le hace falta.
El sistema inmunológico está en funcionamiento las 24 horas, y por lo tanto tenemos que darle vitaminas, minerales, proteínas… un poco de todo.

La base es la dieta equilibrada y hacer 4 ó 5 comidas al día: un buen desayuno, el no irse a dormir sin haber cenado ―que hay quien dice “yo me tomo un yogur y ya está”, y eso no nos va bien―.
Un poco de proteína es necesaria, es la principal fuente para poder fabricar las inmunoglobulinas. Con pocas proteínas ―con desnutriciones― hay mayor riesgo de infección.
Los vegetales son imprescindibles porque tienen fibra, y la fibra cuando nosotros la ingerimos llega a nuestro intestino grueso donde da de comer a las bacterias que tenemos ahí. Y gracias a una buena reserva de bacterias nuestro sistema inmunológico es potente, porque en el intestino grueso se fabrican muchas defensas. Los vegetales nos aportan la fibra que da de comer a esas bacterias, por eso es importante la verdura al mediodía y por la noche.
La fruta y los vegetales crudos también son importantes. La vitamina C ayuda a aumentar la producción de leucocitos ―que son las defensas―. Con dos frutas al día es suficiente, no hace falta tomar la cantidad de zumos que ingerimos a veces para prevenir resfriados.
Es cierto que la vitamina C ayuda a prevenir, porque interviene en la formación de unas células que son las de defensa, pero no es sólo la vitamina C. Por ejemplo el zinc también hace falta, o el omega-3, y menos grasas saturadas también favorecen un buen sistema inmunológico.
Con un par de frutas al día estamos haciendo una buena prevención. También la hacemos cuando comemos vegetales al mediodía y por la noche, y cuando no nos saltamos el desayuno. El irse a la cama sin haber comido nada es fatal. Se trata de mantener un equilibrio.

¿Sirve la Vitamina C para el resfriado?
Siempre se la ha considerado uno de los mejores remedios para el resfriado. El primero que dijo que la vitamina C servía para curar el resfriado fue Linus Pauling ―ganador de dos Premios Nobel, de Química y de la Paz―, era una persona muy brillante pero en esto se equivocó.
Cuando se hicieron más estudios, a más escala y con mayor número de pacientes, se vio que el hecho de tomar dosis incluso muy grandes de vitamina C no mejoraba el resfriado, ni hacía que uno se resfriase menos ni que el resfriado durase menos.
Lo único que podría tener algo de sentido es que si no tenemos suficiente vitamina C, si hay un déficit ―cosa muy rara en nuestra sociedad con la dieta que llevamos―, entonces tenemos el sistema inmunitario algo fastidiado. Pero en condiciones normales tomar dosis de vitamina C para curar el resfriado, por lo que sabemos, no lo cura. No obstante una de las cosas importantes en el resfriado es tener el cuerpo bien hidratado, por lo que el zumo de naranja puede ser una buena opción y es más agradable de beber que el agua.
La vitamina C es una vitamina imprescindible y sirve para prevenir el escorbuto. Ayuda a fabricar el colágeno, que es por así decirlo el pegamento que mantiene las células de nuestro cuerpo unidas las unas a las otras.
Cuando este pegamento no anda bien, los tejidos están más frágiles, las encías sangran, la gente está más débil. De esto se dieron cuenta los ingleses y por ello daban zumo de lima a los marineros, en la época de Nelson y de la batalla de Trafalgar, y de esa forma los marineros estaban sanos. Las otras armadas de la época ―la española y la francesa― no lo hicieron, y cuando iban a luchar estaban más enfermos. Y ganaron el imperio los ingleses.
La vitamina C tiene más funciones. Una de las más conocidas es que es antioxidante, y tomar antioxidantes nunca está de más. Dicen que con ellos envejecemos menos.
Por tanto la vitamina C ayuda a que las células del sistema inmunitario funcionen correctamente, lo que ocurre es que normalmente ya tenemos suficiente vitamina C como para que nuestro sistema inmunitario luche contra el resfriado de la manera que le toca sin necesidad de suplementos vitamínicos.

¿Y la miel?
Siempre se ha dicho que un poco de miel en un vaso de leche caliente ayuda cuando estamos resfriados, que es reconfortante.
La miel en sí no ayuda a prevenir el resfriado. Sí ocurre que cuando estamos resfriados nos encontramos mal, y sólo el hecho de tomar la leche caliente ya nos produce una sensación de bienestar ―porque es sedante, calmante y tranquilizante―, y puestos a escoger con que endulzarla mejor miel que es más saludable que el azúcar. El tomar algo dulce nos hace sentirnos mejor, y ese placer nos lo proporciona la leche caliente con la miel.
La única diferencia de la miel si la comparamos con el azúcar está en que ésta lleva algo de vitaminas y minerales que el azúcar no tiene, pero no deja de ser una cantidad muy pequeña en lo que es una cucharada.

La gripe qué es
Diferentes tipos de gripe
Hay distintos virus que causan la gripe, son cepas diferentes. Tenemos la A, la B y la C:
―A la gripe C no hay que hacerle mucho caso porque a veces ni nos enteramos.
―La gripe B es la común, la que solemos tener.
―Y luego está la gripe A que es la más complicada.
Los virus es como si fueran vestidos, llevan su camisa y sus pantalones ―las hemaglutininas y las neuraminidasas, que son los pinchitos que llevan en la parte de fuera―. Nuestro cuerpo reconoce esas camisas y esos pantalones, porque nuestras defensas saben cómo responder ante ellos.
Lo que ocurre con el virus de la gripe A es que puede mutar. Puede ser que nos hayamos vacunado contra la gripe contra una cepa determinada, pero de repente en mitad de la campaña ―allá por noviembre o diciembre― muta y se cambia la camisa.
Nuestro cuerpo sabe reconocer la camisa de cuadros pero se pone una de topos. Y por eso la vacuna antigripal no hace efecto, porque realmente no es la cepa para la que estábamos vacunados. Cuando esto sucede y los virus mutan, nuestro cuerpo no sabe responder y es cuando ocurren las pandemias.
Cómo se contagia la gripe
La gripe estacional es una de las enfermedades más comunes del mundo. Se trata de una infección respiratoria causada por la acción del virus de la influenza, que se caracteriza por su gran capacidad para mutar. Por eso la vacuna de la gripe de un año para otro no nos vale.
Otra característica de este virus es su gran capacidad de contagio, que se produce fundamentalmente por vía aérea. La diseminación de los virus de la gripe se produce a través de las gotitas de agua transportadas por el aire, y de esta forma van entrando en contacto directo con personas o con objetos que resultan contaminados.
El virus entra en la nariz, en la garganta o en los pulmones de una persona. Se adhiere a las células de las vías respiratorias y comienza a multiplicarse extendiéndose por todo el organismo.
El cuadro clínico inicial típico de la gripe suele manifestarse de forma brusca con fiebre y escalofríos, acompañados de dolor de cabeza, congestión nasal, molestias en la garganta, malestar general, dolores musculares, pérdida de apetito y tos seca.

La fiebre y los dolores musculares suelen durar de tres a cinco días, y la congestión y la falta de energía puede llegar a durar hasta dos semanas.
En niños también son de la gripe síntomas frecuentes la otitis media y las molestias abdominales ―como las nauseas, los vómitos o las diarreas―. En ancianos es frecuente la aparición de dificultad respiratoria o la producción de esputo.
La gripe puede revestir más gravedad en personas mayores, sobre todo a partir de los 65 años. Pero no sólo son más vulnerables los ancianos, también corren más riesgo las personas que padecen enfermedades crónicas cardiovasculares o pulmonares, o los niños y adultos con enfermedades metabólicas crónicas como la diabetes, o también insuficiencia renal o las personas inmunodeprimidas.
Además son personas de riesgo los niños y adolescentes de seis a dieciocho años que reciben tratamiento prolongado con ácido acetilsalicílico (aspirina), así como las mujeres embarazadas sobre todo a partir del segundo trimestre de embarazo.
En condiciones normales de salud la gripe suele cursar sin mayor problema y remite en una semana. Pero hay otros casos en que la gripe, directa o indirectamente, puede tener complicaciones importantes. Por eso se recomienda la vacunación.
Cuándo se contagia la gripe
¿Cuál es el periodo de contagio? Antes de que empecemos a tener síntomas posiblemente ya somos contagiosos, pero una vez que tenemos síntomas ¿cuántos días somos contagiosos?
La gripe la contagian de distinta manera los niños y los adultos:
―Los niños son los transmisores por excelencia, son contagiosos desde antes de que se pongan enfermos ―aproximadamente dos días, incluso antes― hasta 14 ó 15 días después. Un niño que ha pasado la gripe y que ya está curado sigue eliminando virus. Además los niños eliminan mucha más cantidad que los adultos. ¡Hay que protegerse de los niños infectados de gripe!
―Un adulto puede contagiar la gripe hasta 3 ó 4 días después de empezar con los síntomas, y a partir de ahí ya no. Si el adulto es una persona inmunodeprimida ―por ejemplo una persona postrasplantada o una persona que tiene una inmunodepresión que se está tratando― puede llegar a durar una semana, pero poco más.
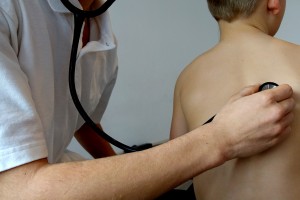
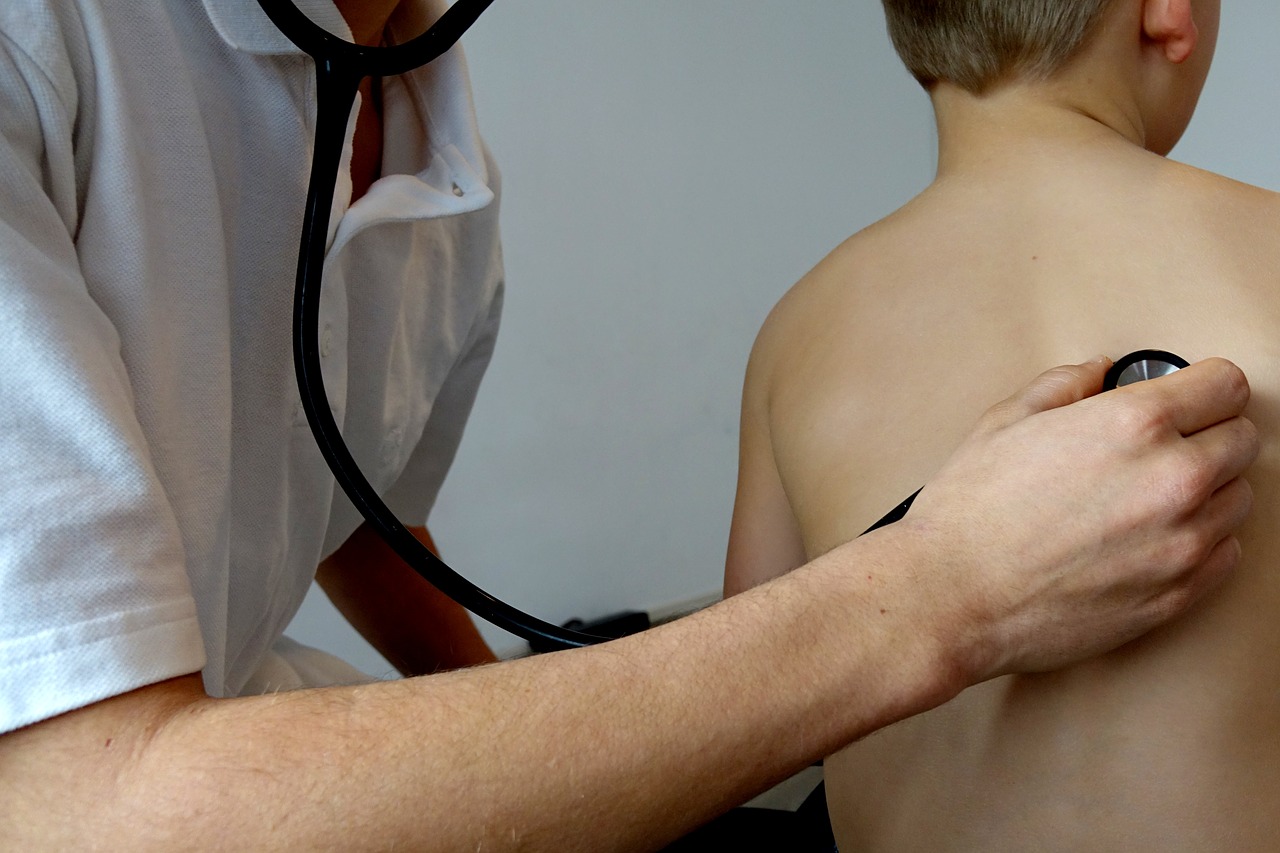
En qué casos se debe administrar la vacuna de la gripe
Durante el periodo de vacunación se insiste mucho en que la vacuna de la gripe debe ser administrada a determinados grupos de población. Unos para hacer de barrera ―como los sanitarios― y otros porque realmente pueden tener serios problemas si son afectados por el virus de la influenza.
No debemos olvidar que, aunque sea una de las patologías más familiares que padecemos al cabo del año, suele dejar cada año una estela de entre 2.000 y 3.000 muertes en España. En este sentido la población más vulnerable son los ancianos y los enfermos crónicos.
De las cerca de 3.000 muertes que acarrea la gripe todos los años en España la mayoría se derivan, no tanto del propio virus, sino de las complicaciones que puede llegar a ocasionar en pacientes vulnerables.
Por eso la mejor forma de evitarlas es justamente la vacunación, no sólo de los grupos de riesgo sino también de personas y colectivos que al vacunarse crean una barrera protectora para que el virus no llegue a esas personas más susceptibles de sufrir complicaciones.
DEBEN VACUNARSE:
- los mayores de 65 años,
- los adultos con enfermedades crónicas cardiovasculares o pulmonares,
- los adultos con enfermedades metabólicas crónicas como diabetes, insuficiencia renal o inmunosupresión,
- personas que convivan en residencias e instituciones o en centros que prestan asistencia a enfermos crónicos de cualquier edad,
- niños y adolescentes de seis meses a 18 años que reciben un tratamiento prolongado con ácido acetil salicílico,
- mujeres embarazadas, preferiblemente a partir del segundo trimestre del embarazo,
- profesionales sanitarios y parasanitarios, sobre todo los que atienden a pacientes de alguno de los grupos de alto riesgo descritos antes,
- personas que trabajan en instituciones geriátricas o en centros de cuidados de enfermos crónicos y que tienen contacto directo con los residentes,
- cuidadores domiciliarios de pacientes de alto riesgo o de ancianos,
- pacientes obesos con un índice de masa corporal mayor del 40%,
- personas que conviven en el hogar con otras que pertenecen a algunos de los grupos de alto riesgo,
- y también se recomienda la vacunación a quienes prestan servicios comunitarios esenciales como policías o bomberos.

¿Se puede administrar la vacuna de la gripe si la persona está resfriada?
Si una persona tiene un resfriado leve sí se puede vacunar. Lo que no se debe es no vacunarse por estar resfriado.
Cuando no se tiene que administrar la vacuna es cuando hay un proceso febril mayor de 38º, en este caso sí que está contraindicado poner la vacuna y hay que posponerla para más adelante.
¡Ya están aquí los antivacunas!
Frente a la recomendación de la vacuna todos los años surgen argumentos contrarios, carentes de validez científica, que tratan de restar eficacia a esta herramienta de prevención que tantas vidas salva cada año.
Es cierto que la prevención de la vacuna no llega al 100% de eficacia, pero nadie puede negar que, en pacientes de riesgo, disminuya en gran medida la gravedad y las complicaciones que pueden derivarse de la infección por el virus de la gripe. No sólo evita el contagio en buen número de casos sino que además atenúa la gravedad de las posibles complicaciones en los pacientes de riesgo.
Para evitar el contagio
Con los estornudos, la tos o simplemente al hablar la gripe se contagia. Para evitar el contagio los médicos recomiendan medidas de higiene corporal como el lavado de manos. También ventilar bien las casas y evitar el contacto cercano con personas infectadas.
Por supuesto no se deben compartir vasos o enseres que estén en contacto con quienes tengan el virus. Una alimentación equilibrada hará que nuestras defensas la mantengan a raya.
Hacer ejercicio también ayuda, todo lo que sea fortalecer y oxigenar es bueno para el sistema inmune y es bueno en general para la salud. De hecho una gran culpa de la incidencia alta de gripe es el hacinamiento, cuando estamos juntos reunidos en sitios cerrados y poco ventilados, son los espacios más proclives a permitir que se propaguen los virus.
Vacunarse contra la gripe puede prevenirla pero no es infalible. Sin embargo, si cogemos la gripe estando vacunados los síntomas serán más leves.

Qué hacer si nos alcanza el virus de la gripe
Lo primero que tenemos que hacer es descansar, nuestro organismo debe emplear sus energías en hacer frente a la infección. Además es muy importante tomar abundantes líquidos ―zumos, sopas, infusiones, frutas, verduras o simplemente agua―.
Desde luego hay que evitar el consumo de alcohol y de tabaco. Para hacer frente a los síntomas podemos recurrir a medicamentos como los antitérmicos y los analgésicos.
Y desde luego no tomar antibióticos: la gripe está causada por un virus, así que los antibióticos no hacen absolutamente nada ya que son medicamentos que sólo actúan frente a las bacterias.
El consumo indiscriminado del antibiótico no sólo es ineficaz contra la gripe, sino que además provoca que las bacterias desarrollen resistencias. Sólo cuando existen complicaciones bacterianas en el proceso gripal el médico podrá recetar algún antibiótico.
También hay que ser prudentes a la hora de dar acido acetilsalicílico (aspirina) a niños y adolescentes, ya que se puede provocar un síndrome raro pero grave que es el síndrome de Reye. Por eso en esta población es más seguro el paracetamol.
La gripe en niños
¿Quién se la pega a quien?
Cuando estornudan o cuando tosen los niños muy pequeños no pueden protegerse con una mano, o con el brazo que es como habría que hacerlo.
Es más habitual que si el adulto le va a dar un beso a un chiquitín de seis meses, el niño estornuda y produce el contagio.
Pero al revés también ocurre, y es muy importante insistir en el tema del lavado de manos. Los adultos no nos damos cuenta y tosemos o estornudamos y ponemos la mano… ahí se produce muchas veces la transmisión. Por eso hay que insistir en el hecho de lavarse las manos siempre antes de comer, y después de comer… Sin llegar a la obsesión pero es importante.

¿Cuántos días de fiebre? ¿Pasan la gripe igual niños y adultos?
La gripe infantil es una enfermedad a la que hay que tenerle respeto, los niños no lo pasan nada bien en absoluto. Son procesos febriles que se pueden dilatar hasta cinco o siete días.
Hay que ir al pediatra, para ver que no haya ningún tipo de complicación. Los famosos mocos pueden durar dos semanas ―o a veces de octubre hasta marzo―. La verdad es que no es un cuadro agradable con dolores musculares y cefalea.
Y hay veces que se complica por ejemplo con una otitis. En niños muy pequeños puede producir bronquiolitis, neumonías… Hay que estar alerta y vigilar sobre todo tres cosas:
―La fiebre.
―El estado de hidratación.
―Que no tengan signos de dificultad respiratoria.

Medicamentos para la gripe y el resfriado.
Ni gripe ni resfriado se curan con antibióticos.
Los antibióticos son para bacterias, y la gripe y el resfriado están causados por virus. Es muy importante no administrarlos si no son necesarios, porque su abuso genera un grave problema que es la resistencia a los antibióticos.
Los antigripales.
El doctor Gregorio Marañón fue bastante expeditivo cuando afirmó que la gripe se cura en una semana con tratamiento y en siete días sin tratamiento. Aun así lo que podemos hacer es intentar llevarla de la mejor manera posible.
Los medicamentos para la gripe que vemos anunciados en televisión ―los antigripales― no curan la gripe, pero sí que nos ayudan a mejorar los síntomas.
Lo que llevan estos preparados es:
- Un analgésico/antipirético para bajar la fiebre y aliviar el dolor, que suele ser sobre todo paracetamol aunque también los hay con ibuprofeno o con ácido acetilsalicílico.
- Un antihistamínico (clorfenamina) para cortar los síntomas similares a los producidos por la alergia como el moqueo, el lagrimeo y los estornudos.
- Y un descongestivo, que suele ser la pseudoefedrina o fenilefrina que tiene menos efectos secundarios, para cortar la congestión nasal.
Estos tres componentes los suelen llevar casi todos. A partir de ahí hay algunos que incluyen dextrometorfano para la tos, o que incluyen vitamina C o cafeína.
Ahí ya nos puede aconsejar el farmacéutico según los síntomas, si por ejemplo no tienes nada de tos no te lleves uno con dextrometorfano porque te estás tomando un medicamento que no te va a servir para nada.

¿”Forte” o “no forte”?
La diferencia está en una dosis mayor o menor de analgésico, 1000 mg de paracetamol en lugar de 650 mg.
¿Los niños pueden tomar antigripales?
Hay algunos antigripales que se pueden utilizar a partir de seis años. Pero en caso de administrar medicamentos a los niños siempre es mejor consultarlo con el pediatra, para que él sea quien valore si a lo mejor no es un proceso vírico sino bacteriano, y si necesita un antibiótico.
Epidemia de gripe.
La gripe siempre ha existido.
Ha habido grandes pandemias, grandes afectaciones y gran mortalidad en algunas epidemias. La gripe ha acompañado al hombre a lo largo de la historia. Ya durante la antigua Grecia existen referencias de enfermedades con síntomas similares.
Una epidemia es una enfermedad que se propaga por un país durante algún tiempo, mientras que una pandemia se extiende a otros países.
En el siglo pasado hubo tres terribles pandemias de gripe:
―La primera entre 1918 y 1920. Fue una variante de la cepa de gripe porcina, la famosa gripe española, que acabó según las cifras oficiales con 20 millones de personas.
―La segunda pandemia fue en 1957. Se originó en China y provocó la infección del 50% de la población mundial.
―La tercera y gran última gripe también tuvo origen en Asia, a mediados del año 1968, y tal y como la anterior fue una mutación del virus de la gripe aviar.
Desde entonces no se han vivido pandemias con tanta mortalidad, aunque sí periódicamente epidemias generalmente estacionales. Según los especialistas la letalidad de la enfermedad no depende tanto del virus en sí sino de sus complicaciones, que suelen ser mayores en personas con defensas bajas o en condiciones socioeconómicas o higiénicas limitadas.
¿Qué se considera epidemia?
La cifra que se considera umbral para hablar de epidemia son 80 casos por 100.000 habitantes.
Hombres y mujeres ante la gripe
¿Por qué ellos son más quejicas?
En general se tiene la percepción de que las mujeres soportan mejor las enfermedades que los hombres. Cuando la mujer está enferma sigue con los quehaceres, con los niños, llevándolos a la escuela, haciendo la comida… En cambio a un hombre enfermo… se le acaba el mundo. En cama, que no le miren, que no le hablen, que no le toquen y que le dejen en paz.
Esa debilidad física tiene una explicación. Puede ser que haya quien sea más quejica, pero aparentemente los hombres se ponen más enfermos cuando hay enfermedades infecciosas ―el caso de la gripe es el ejemplo más típico―. Esto lo vieron en un estudio que hicieron para ver cómo respondíamos a la vacuna contra la gripe.
Cuando se administra la vacuna nos inyectan parte del virus. Esto hace que el sistema inmunitario ya se ponga en marcha y empiece a generar anticuerpos, para que cuando llegue la infección de verdad ya tengamos los anticuerpos y le podamos hacer frente.
Lo que hicieron en ese estudio es ver cómo respondían las personas, y se dieron cuenta de que las mujeres fabricaban muchos más anticuerpos que los hombres. La respuesta del sistema inmunitario frente al primer estímulo era mucho más intensa en mujeres que en hombres. Había muchas diferencias, por eso a unos la vacuna les funciona mejor y a otros peor, pero en general las mujeres respondían mucho mejor.
Y parte del motivo parece ser que estaba relacionado con los niveles de testosterona ―la hormona típica masculina―. En los hombres que tenían relativamente poca testosterona, su sistema inmunitario respondía muy bien a la vacuna de la gripe. Y al contrario sucedía con los que tenían niveles elevados de la hormona.
También ocurría con las mujeres, pero en las mujeres de entrada los niveles de testosterona ya son bajos ―los hombres tienen 30 ó 40 veces más testosterona que las mujeres―. Cuanto más testosterona menos sistema inmunitario funcionando y respondiendo correctamente frente a las infecciones.

¿Qué pinta la testosterona en esto de la gripe?
Cuando hablamos del sistema inmunitario hablamos de las defensas, pero en realidad es toda una red de células diferentes ―de leucocitos, linfocitos, macrófagos― que se ponen a luchar contra las infecciones.
Para hacerlo estas células tienen que comunicarse entre ellas ―es como un ejército que cuando se moviliza se tiene que comunicar―, y lo hacen a través de mandarse señales químicas.
La testosterona parece que interfiere en esta señalización, de manera que las señales que se mandan las células entre ellas funcionan peor y hay muchas células que no se enteran de que hay una infección y por lo tanto responden peor.
Si el nivel de testosterona es alto la comunicación entre células es más mala y la respuesta es peor a la infección. En una mujer que tiene poca testosterona su sistema inmunitario responde bien y lucha muy bien contra las infecciones.
Esto también tiene un problema. Se ha visto que las mujeres tienen menos infecciones ―es algo que ya se sabía desde hace tiempo― pero en cambio tienen más enfermedades autoinmunes. Porque como el sistema inmunitario está funcionando mucho, con más facilidad ataca al propio organismo.
Por lo tanto enfermedades como el lupus o como el asma afectan más a las mujeres mientras que las infecciones afectan más a los hombres, con todas las variaciones. No hay que tomárselo al pie de la letra pero la tendencia es clara.
Fuente: A su salud de Radio 5 (30/10/2017) y (12/01/2015) / La aventura del saber de RTVE (13/10/2015) / Saber vivir de RTVE (9/01/2017) / Para todos la 2 de RTVE (16/01/2014), (24/04/2013) y (4/11/2011) / Imágenes: flickr de Ed Ivanushkin, pixabay, e ilustraciones de Anjan Sarkar, Julia Cejas y Roger Olmos.